Artroza, cunoscută și sub denumirea de osteoartrită, este cea mai frecventă afecțiune reumatică degenerativă și reprezintă o cauză majoră de durere articulară și dizabilitate la nivel global.
Aceasta se caracterizează prin degradarea progresivă a cartilajului articular, asociată cu modificări ale osului subcondral, inflamație locală și afectarea structurilor periarticulare.
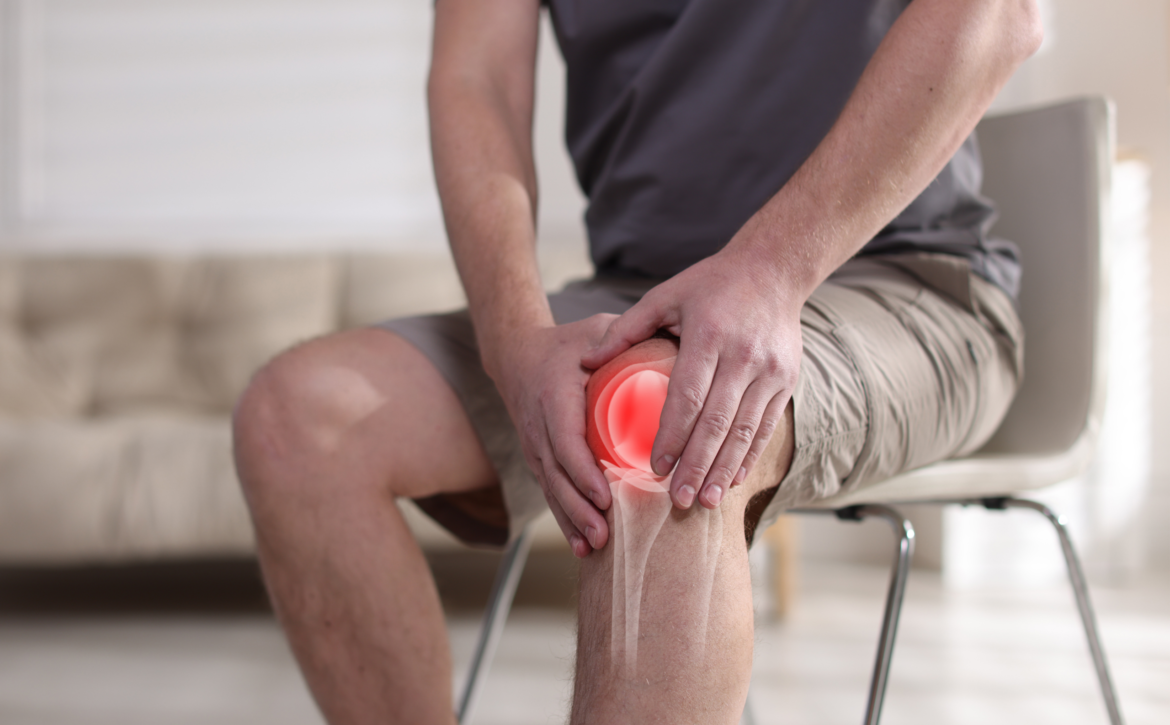
Artroza poate afecta orice articulație, însă este întâlnită cel mai frecvent la nivelul genunchilor, șoldurilor, coloanei vertebrale, mâinilor și articulațiilor interfalangiene. Incidența bolii crește odată cu vârsta, dar poate apărea și la persoane mai tinere, în prezența factorilor de risc.
Din ce cauze apare artroza și care sunt factorii de risc?
Artroza este o boală multifactorială. Principalii factori implicați includ:
- îmbătrânirea
- suprasolicitarea mecanică a articulațiilor
- obezitatea
- traumatismele articulare
- malformațiile congenitale
- predispoziția genetică.
De asemenea, activitățile profesionale sau sportive care presupun mișcări repetitive sau încărcare excesivă articulară pot contribui la apariția și progresia bolii.
Excesul ponderal joacă un rol important, nu doar prin creșterea stresului mecanic asupra articulațiilor portante, ci și prin mecanisme inflamatorii sistemice mediate de țesutul adipos.
Ce simptome are artroza?
Simptomul principal al artrozei este durerea articulară, care apare inițial la efort și se ameliorează în repaus, devenind ulterior persistentă. Alte manifestări includ rigiditatea articulară (mai ales dimineața sau după perioade de inactivitate), reducerea mobilității, cracmentele articulare și deformările progresive ale articulațiilor afectate.
În stadii avansate, artroza poate limita semnificativ activitățile zilnice și calitatea vieții pacientului și conduce la dizabilitate funcțională.
Cum se stabilește diagnosticul artrozei?
Diagnosticul artrozei este în principal clinic, bazat pe istoricul pacientului și examinarea fizică.
La ce medic este necesar să te prezinți? În primă fază, pentru stabilirea diagnosticului, la medicul specialist reumatolog.
Investigațiile imagistice, în special radiografia articulară, evidențiază modificări caracteristice precum îngustarea spațiului articular, osteofitele, scleroza subcondrală și chisturile osoase. În anumite situații, pot fi utile ecografia articulară sau RMN-ul pentru evaluarea structurilor moi.
Analizele de laborator sunt utilizate mai ales pentru excluderea altor afecțiuni reumatologice inflamatorii.
Tratamentul artrozei
Nu există un tratament curativ pentru artroză, însă abordarea terapeutică urmărește ameliorarea durerii, menținerea funcției articulare și încetinirea progresiei bolii. Tratamentul include măsuri non-farmacologice, farmacologice și, în cazuri selectate, intervenții chirurgicale.
Măsurile non-farmacologice sunt esențiale și includ scăderea în greutate, exercițiile fizice adaptate, fizioterapia, utilizarea dispozitivelor de susținere și educația pacientului.
Tratamentul medicamentos poate cuprinde analgezice, antiinflamatoare nesteroidiene, administrate local sau sistemic, și infiltrații intraarticulare.
În stadiile avansate, artroplastia poate reprezenta o soluție eficientă pentru restabilirea funcției și reducerea durerii.
Prevenția artrozei
Prevenția artrozei se bazează pe menținerea unei greutăți corporale optime, activitate fizică regulată, evitarea suprasolicitării articulare și tratarea corectă a traumatismelor articulare.
Diagnosticul precoce și managementul adecvat pot reduce semnificativ impactul bolii asupra vieții pacientului.
Surse:
- Mayo Clinic – Osteoarthritis: symptoms & causes: https://www.mayoclinic.org/diseases-conditions/osteoarthritis
- Cleveland Clinic – Osteoarthritis: https://my.clevelandclinic.org/health/diseases/5599-osteoarthritis
- World Health Organization (OMS) – Musculoskeletal conditions: https://www.who.int/news-room/fact-sheets/detail/musculoskeletal-conditions
- National Institute of Arthritis and Musculoskeletal and Skin Diseases (NIAMS – NIH): https://www.niams.nih.gov/health-topics/osteoarthritis